Автор обзора: Шадеркина Виктория Анатольевна, научный руководитель проекта
«Академия акушерства и гинекологии»
План
-
- 1. Актуальность
- 2. Терминология и классификация нарушений
- 3. Патофизиология сексуальной дисфункции при пролапсе гениталий
- 4. Диагностическая оценка в клинической практике
- 5. Консервативное лечение
- 6. Хирургическое лечение. Сравнительный анализ методик
- 7. Прогностические факторы неблагоприятных исходов
- 8. Заключение
1. Актуальность
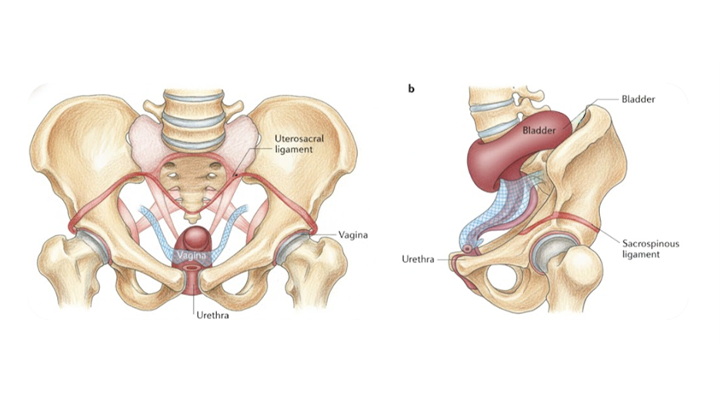
Пролапс тазовых органов (ПТО) представляет собой одну из наиболее значимых медико-социальных проблем в современной гинекологии, затрагивающую миллионы женщин по всему миру. С учетом глобальной тенденции к старению населения ожидается, что к 2050 году распространенность данной патологии возрастет примерно на 50%, что неизбежно приведет к увеличению числа обращений за специализированной медицинской помощью [1]. В то время как анатомические аспекты опущения стенок влагалища и матки, а также сопутствующие нарушения функций мочевого пузыря и кишечника, традиционно находятся в фокусе внимания хирургов и урогинекологов, вопросы сексуальной дисфункции часто остаются на периферии клинического обсуждения.
Данный обзор призван восполнить этот пробел, предоставляя практикующим врачам исчерпывающий анализ влияния пролапса гениталий на сексуальную функцию.
Сексуальное здоровье является неотъемлемой частью общего качества жизни, и нарушения в этой сфере могут оказывать разрушительное воздействие на психоэмоциональное состояние женщины и ее межличностные отношения. Исследования показывают, что женщины с ПТО подвергаются 13% риску хирургического вмешательства в течение жизни, и для многих из них сохранение или восстановление сексуальной активности является одним из ключевых мотивов обращения за лечением [1]. Более того, сравнительный анализ демонстрирует, что пациентки с ПТО чаще избегают половых контактов (73% случаев), чем женщины, страдающие изолированным недержанием мочи (36%), что подчеркивает уникальное психотравмирующее воздействие изменения анатомии половых органов [2].
Ниже представлены патофизиологические механизмы сексуальных расстройств, методы их диагностики с использованием валидированных инструментов, а также детальный разбор эффективности и безопасности различных терапевтических стратегий – от консервативного ведения до высокотехнологичных хирургических реконструкций.
Особое внимание уделено сравнительному анализу хирургических техник, таких как нативная пластика, сакрокольпопексия, сакроспинальная фиксация и использование сетчатых имплантов, в контексте их влияния на диспареунию и сексуальное удовлетворение.
2. Терминология и классификация нарушений
Для обеспечения единообразия в клинической практике и научных исследованиях критически важно опираться на стандартизированную терминологию, разработанную ведущими международными сообществами. Совместные отчеты Международной урогинекологической ассоциации (IUGA) и Международного общества по удержанию мочи (ICS) определяют ряд специфических состояний, ассоциированных с ПТО, которые напрямую влияют на сексуальную функцию [3].
Понимание этих терминов позволяет врачу более точно интерпретировать жалобы пациентки:
- Полный отказ от сексуальной активности, обусловленный физическим наличием пролапса или страхом перед симптомами. Это состояние часто маскируется пациентками под «потерю интереса» или «возрастные изменения», требуя активного выявления со стороны врача [3].
- Непроизвольное отхождение воздуха из влагалища (вагинальный метеоризм), часто сопровождающееся характерным звуком во время коитуса или физической активности. Данный симптом вызывает чувство глубокого стыда и является мощным ингибитором сексуального раскрепощения [3].
- Субъективное ощущение «широкого» влагалища, снижения плотности охвата полового члена и, как следствие, уменьшение физической чувствительности во время фрикций. Этот симптом часто коррелирует с повреждением леваторов и расширением половой щели [3].
- Механическое препятствие для проникновения, создаваемое выпадающими органами (маткой, стенками влагалища). Пациентки могут описывать необходимость ручного вправления пролапса для осуществления полового акта [3].
- Непроизвольная потеря мочи во время полового акта, которая может происходить как при проникновении, так и в момент оргазма. Страх перед этим событием часто приводит к вторичному снижению либидо [4].
В российских исследованиях также подчеркивается взаимосвязь между анатомическими нарушениями и сексуальной функцией, где тяжесть пролапса коррелирует с ухудшением показателей по специализированным опросникам [5].
3. Патофизиология сексуальной дисфункции при пролапсе гениталий
Влияние пролапса на сексуальную функцию носит сложный, мультифакторный характер, затрагивающий анатомические, нейрофизиологические и психосоциальные аспекты. Упрощенное представление о том, что пролапс является лишь механической помехой, не отражает всей полноты клинической картины.
3.1. Анатомические и нейрофизиологические детерминанты
Основой сексуальной дисфункции часто выступает повреждение поддерживающего аппарата тазового дна. Денервация мышц тазового дна и повреждение полового нерва (n. pudendus), которые часто сопровождают развитие пролапса (вследствие травматичных родов или хронического повышения внутрибрюшного давления), приводят к снижению тактильной чувствительности и способности к оргазму [6]. Мышцы тазового дна играют критическую роль в фазе возбуждения и оргазма, обеспечивая ритмичные сокращения; их ослабление или перерастяжение при пролапсе нарушает этот физиологический ответ [6, 7].
Анатомические изменения, такие как зияние половой щели (hiatus genitalis), приводят к сухости слизистой оболочки влагалища из-за постоянного контакта с воздухом и бельем, что усугубляет диспареунию и повышает риск вагинальных инфекций [7]. Кроме того, смещение мочевого пузыря (цистоцеле) или прямой кишки (ректоцеле) может вызывать специфические болевые ощущения или чувство давления во время полового акта.
3.2. Психосоциальные аспекты и образ тела
Значительный объем данных свидетельствует о том, что психологический компонент дисфункции может превалировать над физическим. Измененное восприятие собственного тела (body image) является ключевым медиатором сексуальных расстройств. Женщины с ПТО часто описывают чувство собственной «неполноценности», «разрушенности» или потери женственности [3].
Исследования показывают сложную взаимосвязь между объективной стадией пролапса и субъективной оценкой сексуальной функции. Ряд работ демонстрирует наличие негативной корреляции: чем выше стадия пролапса (особенно III и IV стадии), тем ниже показатели сексуальной активности и удовлетворенности [8]. Пациентки с пролапсом IV стадии имеют достоверно более низкие баллы сексуальной функции по сравнению с референтной группой (I стадия) [8]. Однако другие данные указывают на то, что влияние пролапса на сексуальность не всегда линейно: даже небольшие анатомические дефекты могут вызывать выраженный дистресс, если они сопровождаются симптомами «инородного тела» или недержанием [9].
Страх перед возможной травматизацией выпадающих органов, страх недержания мочи или газов, а также смущение перед партнером приводят к формированию «поведения избегания». Пациентки с клинически значимым пролапсом имеют в 2,35 раза выше вероятность избегать сексуальной близости именно по психологическим причинам, даже при отсутствии физической боли [9]. Партнеры таких пациенток также могут испытывать снижение сексуального интереса (в 50% случаев против 24% в контрольной группе), что создает замкнутый круг проблем в паре [1].
Таблица 1. Влияние симптомов пролапса на фазы сексуального ответа
|
Фаза сексуального цикла |
Влияние пролапса |
Клинические проявления |
|
Желание (либидо) |
Вторичное снижение |
Депрессия, низкая самооценка, нарушение образа тела, страх неудачи. |
|
Возбуждение |
Нарушение лубрикации и кровотока |
Сухость из-за зияния щели, снижение конгестии из-за сосудистых нарушений, повреждение нервных окончаний. |
|
Плато / Акт |
Механические и сенсорные проблемы |
Обструкция входа, вагинальный метеоризм, отсутствие трения, диспареуния, коитальная инконтиненция. |
|
Оргазм |
Снижение интенсивности или аноргазмия |
Слабость мышц тазового дна, денервация, невозможность расслабиться из-за страха симптомов. |
4. Диагностическая оценка в клинической практике
Для практикующего гинеколога важно интегрировать оценку сексуальной функции в стандартный протокол обследования пациентки с ПТО. Учитывая деликатность темы, активный расспрос со стороны врача является необходимым, так как пациентки редко инициируют обсуждение сексуальных проблем самостоятельно.
4.1. Опросники
Использование валидированных опросников позволяет объективизировать жалобы и оценить динамику лечения. В международной и российской практике «золотым стандартом» являются:
4.1.1. PISQ-12/PISQ-IR (Pelvic Organ Prolapse/Urinary Incontinence Sexual Questionnaire).
Специализированный инструмент, разработанный для женщин с дисфункцией тазового дна. Он уникален тем, что оценивает не только физические параметры, но и влияние симптомов на партнера и эмоциональное состояние женщины. Русскоязычная версия опросника валидирована и рекомендована к применению [10]. Опросник позволяет дифференцировать сексуально активных и неактивных женщин, выявляя причины абстиненции.
4.1.2. FSFI (Female Sexual Function Index)
Универсальный опросник для оценки шести доменов: желание, возбуждение, лубрикация, оргазм, удовлетворение и боль. Он широко используется для сравнения популяций и оценки эффективности вмешательств [5].
4.2. Физикальное обследование
Стандартизированная система POP-Q (Pelvic Organ Prolapse Quantification) является обязательной для анатомического стадирования [5]. Однако с точки зрения сексологии, осмотр должен включать дополнительные параметры:
4.2.1. Оценка тонуса леваторов.
Пальпация мышц тазового дна для выявления гипертонуса (причина боли) или атонии (причина снижения чувствительности).
4.2.2. Воспроизведение боли.
Попытка локализовать источник диспареунии (преддверие, мышцы, глубокая пальпация матки или мочевого пузыря) [3].
4.2.3. Оценка атрофии.
Выявление признаков генитоуринарного менопаузального синдрома, который часто сопутствует пролапсу и усугубляет сексуальную дисфункцию [6].
5. Консервативное лечение
Консервативная терапия рассматривается как первая линия лечения для пациенток с легкими и средними степенями пролапса, а также для тех, кто желает сохранить репродуктивную функцию или имеет противопоказания к хирургии [11].
5.1. Пессарии – баланс между поддержкой и неудобством
Вагинальные пессарии являются эффективным средством для устранения симптомов пролапса, однако их влияние на сексуальную жизнь неоднозначно.
- Улучшение функции. Систематические обзоры и проспективные исследования подтверждают, что использование пессариев приводит к значительному улучшению показателей сексуальной функции (по данным FSFI и PISQ-12) и восприятия собственного тела [12]. Устранение выбухания и связанных с ним симптомов возвращает женщине уверенность. Исследования показывают, что удовлетворенность использованием пессария достигает 95-96%, при этом большинство женщин отмечают субъективное улучшение [13].
- Бытовые неудобства. Основной проблемой является необходимость манипуляций с пессарием перед половым актом. Исследования показывают, что до 70% сексуально активных женщин удаляют пессарий перед сексом. Более половины из них (53%) делают это из-за предпочтений партнера или физического дискомфорта во время коитуса [12].
- Сравнительная эффективность. В сравнительных исследованиях «пессарий против хирургии», хирургическое лечение демонстрирует лучшие результаты в отношении сексуальной функции в долгосрочной перспективе (24 месяца), хотя различия в общем улучшении симптомов пролапса могут быть статистически незначимыми [14]. Пациентки, выбравшие хирургию, чаще отмечают более значительное субъективное улучшение [15].
5.2. Тренировка мышц тазового дна (ТМТД)
ТМТД является доказанным методом лечения дисфункции тазового дна, обладающим уровнем доказательности 1 в отношении уменьшения симптомов пролапса [16].
- Механизм действия. Регулярные тренировки улучшают кровоснабжение тазовых органов, повышают эластичность тканей и сознательный контроль над мышцами, что положительно сказывается на фазах возбуждения и оргазма [6].
- Клинические результаты. Рандомизированные исследования показывают, что женщины, выполняющие ТМТД, демонстрируют улучшение сексуальной функции, особенно в доменах желания, возбуждения и оргазма. Улучшение силы и выносливости мышц напрямую коррелирует с повышением сексуального удовлетворения [16]. Однако следует отметить, что ТМТД не изменяет анатомическую стадию выраженного пролапса, а скорее улучшает функциональное состояние и контроль симптомов [17].
6. Хирургическое лечение. Сравнительный анализ методик
Хирургическая коррекция остается основным методом лечения выраженного симптоматического пролапса. Основная дилемма хирурга заключается в выборе метода, который обеспечит надежное анатомическое восстановление при минимизации рисков осложнений, в том числе, касающихся сексуальной жизни, таких как de novo диспареуния (появление боли после операции, которой не было до нее).
Анализ литературы позволяет выделить четкие тенденции в отношении влияния различных хирургических доступов на сексуальную функцию.
6.1. Нативная пластика
Традиционные операции с использованием собственных тканей пациентки (передняя и задняя кольпоррафия) остаются «рабочей лошадкой» вагинальной хирургии.
- Общие результаты. Мета-анализы показывают, что нативная пластика приводит к значительному улучшению сексуальной функции за счет устранения механических препятствий и симптомов пролапса. Уровень диспареунии в целом снижается после операции [18].
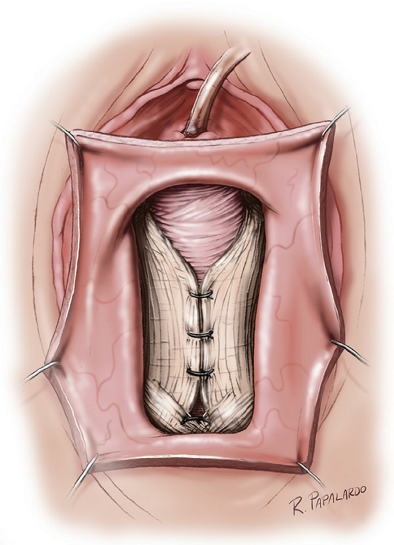
- Риски задней кольпоррафии. Исторически задняя кольпоррафия (пластика ректоцеле) ассоциировалась с риском сужения входа во влагалище и диспареунии, особенно при агрессивной леваторопластике. Однако современные данные указывают на то, что при корректной технике риск de novo диспареунии невысок (около 3,8-7,6%), а устранение дефекта ректовагинальной фасции значительно улучшает качество жизни. Тем не менее, риск диспареунии при вагинальном доступе остается статистически выше, чем при лапароскопических методиках [1].
6.2. Апикальная суспензия. Сакрокольпопексия vs. Вагинальные фиксации
Восстановление поддержки апикального сегмента (матки или купола влагалища) является критическим для успеха операции. Здесь наблюдаются наиболее значимые различия в результатах, относящихся к качеству сексуальной жизни.
6.2.1. Абдоминальная/лапароскопическая сакрокольпопексия (SCP)
Сакрокольпопексия (SCP) с использованием сетчатого импланта считается «золотым стандартом» для лечения апикального пролапса, особенно у молодых и сексуально активных женщин.
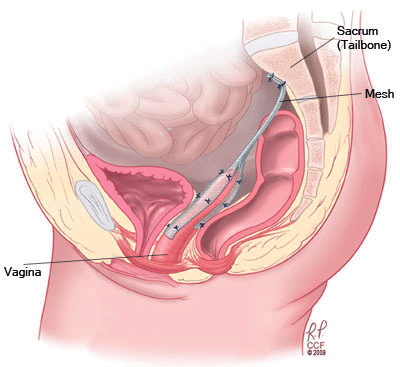
- Преимущества. Многочисленные мета-анализы и сравнительные исследования подтверждают, что SCP ассоциирована с более низким риском послеоперационной диспареунии (OR ~0.3-0.5) и лучшими показателями сексуальной функции по сравнению с вагинальными фиксациями (в частности, сакроспинальной) [10] [19] [20].
- Механизм. SCP позволяет сохранить или даже увеличить длину влагалища и восстановить его физиологическую ось, что благоприятно сказывается на возможности осуществления полового акта [21].
6.2.2. Сакроспинальная фиксация (SSLF)
Популярная вагинальная методика, при которой купол влагалища фиксируется к крестцово-остистой связке.
- Недостатки для сексуальной функции. Исследования демонстрируют, что SSLF связана с более высоким риском диспареунии (до 14-15%) и рецидивов по сравнению с SCP [22]. Это может быть обусловлено девиацией (отклонением) влагалища в сторону фиксации, возможным укорочением влагалища и травматизацией нервных сплетений в области связки.
6.2.3. Утеросакральная суспензия (ULS)
Высокая фиксация к утеросакральным связкам.
- Сравнение с SSLF: В крупном рандомизированном исследовании OPTIMAL не было выявлено статистически значимой разницы в сексуальной функции и качестве жизни между ULS и SSLF через 2 года наблюдения [23]. Обе методики показали улучшение показателей по PISQ-12, однако риск анатомического рецидива при использовании нативных тканей остается выше, чем при использовании сеток (SCP).
6.3. Проблема трансвагинальных сеток (TVM)
Использование полипропиленовых сеток, устанавливаемых через влагалищный доступ (TVM), вызвало глобальный резонанс из-за осложнений.
- Доказательная база. Кокрановские обзоры и предупреждения регуляторов (FDA) указывают на то, что TVM не демонстрируют преимуществ перед нативной пластикой в отношении качества жизни и сексуальной функции, но несут достоверно более высокий риск осложнений, включая эрозии сетки и de novo диспареунию [24]. Эрозия сетки может вызывать боль не только у пациентки, но и у партнера (хиспареуния).
- Текущие рекомендации. Рутинное использование TVM для первичной коррекции пролапса не рекомендовано. Их применение ограничено сложными рецидивными случаями в экспертных центрах [25].
6.4. Органосохраняющие операции или гистерэктомия
Вопрос о сохранении матки (гистеропексия) или ее удалении (гистерэктомия) при пролапсе остается предметом дискуссий.
- Манчестерская операция. Классическая органосохраняющая операция (ампутация шейки матки + пластика кардинальных связок) переживает ренессанс. Систематические обзоры показывают, что данная методика обеспечивает отличные анатомические результаты с низким уровнем рецидивов и осложнений. Важно, что Манчестерская операция не ухудшает сексуальную функцию и не повышает уровень диспареунии, являясь безопасной альтернативой гистерэктомии для женщин, желающих сохранить матку [26].
- Влагалищная гистерэктомия. Традиционно считалось, что удаление матки может нарушить иннервацию и оргазмическую функцию. Однако крупные систематические обзоры не находят достоверной разницы в показателях сексуальной функции между группами с гистерэктомией и с сохранением матки [27]. Тем не менее, сохранение матки может иметь положительный эффект на психосексуальное самоощущение женщины и снижать интраоперационные риски (кровопотеря, время операции) [28].
6.5. Сопутствующая антистрессовая хирургия
Часто пролапс сочетается со стрессовым недержанием мочи (SUI), что требует установки субуретрального слинга (TVT/TOT).
- Влияние на секс. Исследования показывают, что установка слинга в целом оказывает позитивное или нейтральное влияние на сексуальную функцию. Устранение коитальной инконтиненции является мощным фактором улучшения сексуальной жизни [4].
- Оргазмическая функция. Существуют данные о том, что диссекция в зоне уретры может теоретически влиять на чувствительность передней стенки влагалища, но мета-анализы не подтверждают значимого ухудшения оргазмической функции в популяции [29].
Сводные данные по влиянию хирургических методов на сексуальную функцию представлены в таблице 2 [30, 31, 32]
Таблица 2. Сводные данные по влиянию хирургических методов на сексуальную функцию
|
Метод лечения |
Риск диспареунии |
Влияние на длину влагалища |
Общий сексуальный исход |
Уровень доказательности |
|
Сакрокольпопексия (LSC/ASC) |
Низкий (↓) |
Сохранение/Увеличение |
Улучшение (Предпочтительно) |
Высокий |
|
Сакроспинальная фиксация (SSLF) |
Повышенный (↑) |
Риск укорочения/Девиации |
Улучшение (с оговорками) |
Высокий |
|
Нативная пластика (Ant/Post) |
Умеренный (↔/↓) |
Риск при агрессивной технике |
Улучшение |
Высокий |
|
Трансвагинальные сетки (TVM) |
Высокий (↑↑) |
Риск рубцевания |
Риск ухудшения |
Высокий |
|
Манчестерская операция |
Низкий (↔) |
Сохранение (кроме шейки) |
Улучшение / Без изменений |
Средний |
7. Прогностические факторы неблагоприятных исходов
Для минимизации рисков послеоперационной сексуальной дисфункции необходимо учитывать факторы, предрасполагающие к развитию диспареунии.
- Предоперационная диспареуния. Является самым сильным предиктором послеоперационной боли (OR 7.8). Если боль присутствовала до операции, высока вероятность ее сохранения, особенно если она имеет миофасциальный или нейропатический генез, не связанный напрямую с пролапсом [33].
- Психосоматический статус. Депрессия и высокий уровень дистресса коррелируют с худшими функциональными исходами независимо от анатомического успеха операции.
- Хирургический анамнез. Повторные операции повышают риск рубцевания тканей, нарушения кровоснабжения и иннервации, что увеличивает вероятность хронической тазовой боли и диспареунии [34].
8. Заключение
Анализ современной доказательной базы позволяет сделать вывод, что сексуальная дисфункция является неотъемлемой частью клинической картины пролапса гениталий, требующей активного внимания со стороны врача-гинеколога. Анатомическая коррекция пролапса в большинстве случаев приводит к улучшению сексуальной функции за счет устранения механических препятствий и улучшения образа тела.
Однако выбор метода лечения имеет решающее значение. Для сексуально активных женщин с апикальным пролапсом сакрокольпопексия демонстрирует преимущества перед вагинальными фиксациями в отношении снижения риска диспареунии. Использование трансвагинальных сеток должно быть строго ограничено из-за высоких рисков осложнений. Консервативные методы (пессарии, PFMT) являются эффективной опцией, особенно для пациенток, не готовых к хирургии, но могут уступать оперативному лечению в долгосрочном улучшении качества сексуальной жизни.
Интеграция валидированных опросников (PISQ-12) в рутинную практику и мультидисциплинарный подход, учитывающий психологические аспекты, являются ключом к достижению оптимальных результатов лечения женщин с пролапсом гениталий.
Список литературы
- Pelvic Organ Prolapse: ACOG Practice Bulletin, Number 214. Obstet Gynecol. 2019 Nov;134(5):e126-e142. doi: 10.1097/AOG.0000000000003519. PMID: 31651832
- Martins FE. Pelvic Organ Prolapse and Sexual Dysfunction. Société Internationale d’Urologie Journal. 2025; 6(1):19. https://doi.org/10.3390/siuj6010019
- Rogers RG, Pauls RN, Thakar R, et al. An International Urogynecological Association (IUGA)/International Continence Society (ICS) joint report on the terminology for the assessment of sexual health of women with pelvic floor dysfunction. Neurourology and Urodynamics. 2018;37:1220–1240. https://doi.org/10.1002/nau.23508
- Horosz E, Zwierzchowska A, Pomian A, Majkusiak W, Tomasik P, Barcz E. Impact of Midurethral Sling Implantation on Sexual Function in Women with Stress Urinary Incontinence. Journal of Clinical Medicine. 2020; 9(5):1538. https://doi.org/10.3390/jcm9051538
- Dobrokhotova Yu.E., Kamalov А.А., Slobodyanyuk B.А., Nagieva Т.S., Khlynova S.А., Dimitrova V.I. Characteristic features of sexual function in patients with pelvic organ prolapse. Akusherstvo i Ginekologiya / Obstetrics and gynecology. 2020; 8: 112-119 (in Russian) https://dx.doi.org/10.18565/aig.2020.8.112-119
- EAU Guidelines on Chronic Pelvic Pain - DIAGNOSTIC EVALUATION - Uroweb, accessed on January 17, 2026, https://uroweb.org/guidelines/chronic-pelvic-pain/chapter/diagnostic-evaluation
- Dikke G.B., Makatsariya A.D., Ziganshin A.M., Shaikhieva E.A., Bitsadze V.O. Anatomy and function of closing muscle complex of the vagina in health and pelvic organ prolapse. Obstetrics, Gynecology and Reproduction. 2025;19(3):408-422. (In Russ.) https://doi.org/10.17749/2313-7347/ob.gyn.rep.2025.615
- Darvish S, Fakari FR, Ashka NK, Mazaheri A. Evaluation of the Relationship between the Severity of Pelvic Organ Prolapse and Female Sexual Function. Adv Biomed Res. 2024 Jul 29;13:41. doi: 10.4103/abr.abr_371_22. PMID: 39224400; PMCID: PMC11368226
- Geoffrion R, Tigert M, Walter JE, Sanaee M, Brennand EA, Malabarey O, Larouche M, Hyakutake M, Mohtashami F, Rabicki K, Roa L, Lee T, Singer J, Koenig N, Brotto LA. Pelvic organ prolapse burden on sexual health and body image: a cross-sectional study. Sex Med. 2025 Dec 13;13(6):qfaf100. doi: 10.1093/sexmed/qfaf100. PMID: 41522469; PMCID: PMC12780765
- Русскоязычные версии опросников для оценки качества жизни больных с пролапсом тазовых органов и стрессовым недержанием мочи. Шкарупа Д.Д., Кубин Н.Д., Пешков Н.О., Комяков Б.К., Писарев А.В., Зайцева А.О. Экспериментальная и клиническая урология, 2016(1):94-97
- https://www.nice.org.uk/guidance/ng123/resources/urinary-incontinence-and-pelvic-organ-prolapse-in-women-management-pdf-66141657205189
- Meriwether KV, Komesu YM, Craig E, Qualls C, Davis H, Rogers RG. Sexual Function and Pessary Management among Women Using a Pessary for Pelvic Floor Disorders. J Sex Med. 2015 Dec;12(12):2339-49. doi: 10.1111/jsm.13060. Epub 2015 Dec 3. Erratum in: J Sex Med. 2016 Mar;13(3):464. PMID: 26632106; PMCID: PMC4957547
- Tran NT, Le TQ, Pham HT, Tran NH. Effectiveness of Vaginal Pessary Use in Improving Quality of Life Among Women with Pelvic Organ Prolapse: A Prospective Study. Healthcare. 2025; 13(21):2659. https://doi.org/10.3390/healthcare13212659
- van der Vaart LR, Vollebregt A, Pruijssers B, Milani AL, Lagro-Janssen AL, Roovers JWR, van der Vaart CH. Female Sexual Functioning in Women With a Symptomatic Pelvic Organ Prolapse; A Multicenter Prospective Comparative Study Between Pessary and Surgery. J Sex Med. 2022 Feb;19(2):270-279. doi: 10.1016/j.jsxm.2021.11.008. Epub 2021 Dec 27. PMID: 34969614
- https://www.mayoclinic.org/medical-professionals/obstetrics-gynecology/news/pessary-use-and-surgery-improve-prolapse-symptoms-yet-patients-favor-surgical-outcomes/mac-20538110
- Braekken IH, Majida M, Ellström Engh M, Bø K. Can pelvic floor muscle training improve sexual function in women with pelvic organ prolapse? A randomized controlled trial. J Sex Med. 2015 Feb;12(2):470-80. doi: 10.1111/jsm.12746. Epub 2014 Nov 17. PMID: 25401779
- Espiño-Albela A, Castaño-García C, Díaz-Mohedo E, Ibáñez-Vera AJ. Effects of Pelvic-Floor Muscle Training in Patients with Pelvic Organ Prolapse Approached with Surgery vs. Conservative Treatment: A Systematic Review. Journal of Personalized Medicine. 2022; 12(5):806. https://doi.org/10.3390/jpm12050806
- Feldner PC Jr, Delroy CA, Martins SB, Castro RA, Sartori MG, Girão MJ. Sexual function after anterior vaginal wall prolapse surgery. Clinics (Sao Paulo). 2012 Aug;67(8):871-5. doi: 10.6061/clinics/2012(08)03. PMID: 22948452; PMCID: PMC3416890
- Maher CF, Qatawneh AM, Dwyer PL, Carey MP, Cornish A, Schluter PJ. Abdominal sacral colpopexy or vaginal sacrospinous colpopexy for vaginal vault prolapse: a prospective randomized study. Am J Obstet Gynecol. 2004 Jan;190(1):20-6. doi: 10.1016/j.ajog.2003.08.031. PMID: 14749629
- Maher C, Yeung E, Haya N, Christmann-Schmid C, Mowat A, Chen Z, Baessler K. Surgery for women with apical vaginal prolapse. Cochrane Database of Systematic Reviews 2023, Issue 7. Art. No.: CD012376. DOI: 10.1002/14651858.CD012376.pub2. Accessed 11 February 2026
- Zhang W, Cheon WC, Zhang L, Wang X, Wei Y, Lyu C. Comparison of the effectiveness of sacrospinous ligament fixation and sacrocolpopexy: a meta-analysis. Int Urogynecol J. 2022 Jan;33(1):3-13. doi: 10.1007/s00192-021-04823-w. Epub 2021 Jun 3. PMID: 34081163; PMCID: PMC8739324
- Wenju Zhang, Willy Cecilia Cheon, Li Zhan. Comparison of the effectiveness of sacrospinous ligament fixation and sacrocolpopexy: a meta-analysis. International Urogynecology Journal 33(3). DOI: 10.1007/s00192-021-04823-w
- Jelovsek JE, Barber MD, Brubaker L, Norton P, Gantz M, Richter HE, Weidner A, Menefee S, Schaffer J, Pugh N, Meikle S; NICHD Pelvic Floor Disorders Network. Effect of Uterosacral Ligament Suspension vs Sacrospinous Ligament Fixation With or Without Perioperative Behavioral Therapy for Pelvic Organ Vaginal Prolapse on Surgical Outcomes and Prolapse Symptoms at 5 Years in the OPTIMAL Randomized Clinical Trial. JAMA. 2018 Apr 17;319(15):1554-1565. doi: 10.1001/jama.2018.2827. PMID: 29677302; PMCID: PMC5933329
- https://www.obgproject.com/2019/10/28/acog-augs-guidance-update-diagnosis-and-management-of-pelvic-organ-prolapse-including-role-of-mesh/
- https://www.cochrane.org/about-us/news/new-health-evidence-gives-women-informed-choice-prolapse-surgery-debate
- Oversand SH, Staff AC, Borstad E, Svenningsen R. The Manchester procedure: anatomical, subjective and sexual outcomes. Int Urogynecol J. 2018 Aug;29(8):1193-1201. doi: 10.1007/s00192-018-3622-6. Epub 2018 Mar 12. PMID: 29532126
- Сherng-jye Jeng, Yuh-Cheng Yang, Chii Ruey Tzeng. Sexual functioning after vaginal hysterectomy or transvaginal sacrospinous uterine suspension for uterine prolapse: A comparison. The Journal of reproductive medicine 50(9):669-74
- Lou J, Guo F. Comparison of concomitant hysterectomy and uterine preservation for pelvic floor reconstruction using transvaginal mesh in the treatment of POP: a systematic review and meta-analysis. BMC Womens Health. 2025 Mar 18;25(1):124. doi: 10.1186/s12905-025-03643-0. PMID: 40102834; PMCID: PMC11916870
- Szell N, Komisaruk B, Goldstein SW, Qu XH, Shaw M, Goldstein I. A Meta-Analysis Detailing Overall Sexual Function and Orgasmic Function in Women Undergoing Midurethral Sling Surgery for Stress Incontinence. Sex Med. 2017 Jun;5(2):e84-e93. doi: 10.1016/j.esxm.2016.12.001. Epub 2017 Mar 28. PMID: 28363810; PMCID: PMC5440638
- Antosh DD, Dieter AA, Balk EM, Kanter G, Kim-Fine S, Meriwether KV, Mamik MM, Good MM, Singh R, Alas A, Foda MA, Rahn DD, Rogers RG. Sexual function after pelvic organ prolapse surgery: a systematic review comparing different approaches to pelvic floor repair. Am J Obstet Gynecol. 2021 Nov;225(5):475.e1-475.e19. doi: 10.1016/j.ajog.2021.05.042. Epub 2021 Jun 2. PMID: 34087227
- Yeung E, Baessler K, Christmann-Schmid C, Haya N, Chen Z, Wallace SA, Mowat A, Maher C. Transvaginal mesh or grafts or native tissue repair for vaginal prolapse. Cochrane Database Syst Rev. 2024 Mar 13;3(3):CD012079. doi: 10.1002/14651858.CD012079.pub2. PMID: 38477494; PMCID: PMC10936147
- Wang Q, Manodoro S, Jiang X, Lin C. Treatment outcomes of Manchester procedure versus vaginal hysterectomy for mid-compartment prolapse: A systematic review and meta-analysis. Acta Obstet Gynecol Scand. 2025 May;104(5):792-803. doi: 10.1111/aogs.15053. Epub 2025 Jan 21. PMID: 39835651; PMCID: PMC11981113
- Lukacz ES, Sridhar A, Chermansky CJ, Rahn DD, Harvie HS, Gantz MG, Varner RE, Korbly NB, Mazloomdoost D; Eunice Kennedy Shriver National Institute of Child Health and Human Development Pelvic Floor Disorders Network (PFDN). Sexual Activity and Dyspareunia 1 Year After Surgical Repair of Pelvic Organ Prolapse. Obstet Gynecol. 2020 Sep;136(3):492-500. doi: 10.1097/AOG.0000000000003992. PMID: 32769645; PMCID: PMC7483870
- Wihersaari O, Karjalainen P, Tolppanen AM, Mattsson N, Nieminen K, Jalkanen J. Sexual Activity and Dyspareunia After Pelvic Organ Prolapse Surgery: A 5-Year Nationwide Follow-up Study. Eur Urol Open Sci. 2022 Oct 12;45:81-89. doi: 10.1016/j.euros.2022.09.014. PMID: 36353662; PMCID: PMC9637561






 Скачать
Скачать