Влияние COVID-19 на менструальную функцию женщин в репродуктивном периоде
Введение
Всемирная организация здравоохранения в 2020 г. объявила о развитии пандемии COVID-19, а Международный комитет по таксономии вирусов зафиксировал название возбудителя инфекции — коронавирус тяжелого острого респираторного синдрома — 2 (SARS-CoV-2). Основной мишенью SARS-CoV-2 являются альвеолярные клетки II типа, что определяет развитие пневмонии [1–4]. Многие аспекты патогенеза COVID-19 требуют изучения. В настоящее время активно изучается влияние SARS-CoV-2 на гемостаз, в частности на формирование тромбозов. Международное общество специалистов по тромбозу и гемостазу (International Societyon Thrombosis and Hemostasis, ISTH) разработало клинические рекомендации, в которых сделаны следующие заключения:
- одним из осложнений инфекции COVID-19 является развитие коагулопатии с возникновением тромбозов в крупных и мелких сосудах, причем не только в легких, но и в сердце, мозге, почках, печени возможно формирование синдрома диссеминированного внутрисосудистого свертывания (ДВС);
- тромбозы на различных уровнях, в том числе в микроциркуляторном русле, приводят к поражению многих органов и развитию полиорганной недостаточности [5].
Хотя женщины переносят COVID-19 легче, чем мужчины, нельзя игнорировать вероятные последствия заболевания для репродуктивного здоровья [6–8]. В настоящее время недостаточно изучен вопрос влияния COVID-19 на репродуктивное здоровье женщин. Предполагается, что возбудитель может оказывать непосредственное влияние на менструальную и репродуктивную функции женщин путем воздействия на рецепторы ангиотензинпревращающего фермента 2, который широко экспрессируется в яичниках и матке. Считается, что специфические взаимодействия между репродуктивной системой и инфекцией SARS-CoV-2 происходят на уровне яичников/эндометрия. Выраженная вазоконстрикция спиральных артериол эндометрия и активация системы свертывания формируют патологическую менструальную кровопотерю. COVID-19 вызывает дисфункцию эндотелиальных клеток с изменениями в системе свертывания крови, которые являются критическими компонентами функции эндометрия при менструации, что указывает на потенциальный эндометриальный механизм нарушения менструального цикла.
Инфекция SARS-CoV-2 может влиять на ось «гипоталамус — гипофиз — яичник — эндометрий», что ведет к изменениям менструального цикла. Между гипоталамо-гипофизарно-надпочечниковой осью, обеспечивающей формирование реакции на стресс, и гипоталамо-гипофизарно-яичниковой осью существует реципрокная связь, при которой активация одной оси приводит к подавлению другой. Хронический стресс подавляет выработку эстрогенов, что способствует нарушению менструального цикла и появлению ановуляторных циклов [9–12]. Стресс-зависимые нарушения менструального цикла представляют собой спектр нарушений, включающий вторичную аменорею (отсутствие менструаций в течение 3 мес. и более при условии предшествующего регулярного менструального цикла) и более редкую форму — первичную стрессогенную аменорею, поэтому необходимо оценивать потенциальное влияние COVID-19 на органы репродуктивной системы [13–15].
Цель исследования: изучить влияние коронавирусной инфекции COVID-19 на менструальную функцию женщин репродуктивного возраста.
Материал и методы
Представлены результаты обследования 30 женщин репродуктивного возраста. Пациентки были разделены на 2 группы. В основную группу вошли 20 женщин, перенесших COVID-19 и имевших нарушения менструального цикла, возникшие после перенесенного заболевания. Основная группа состояла из 2 подгрупп: подгруппы перенесших COVID-19 легкой степени тяжести (n=10) и подгруппы перенесших COVID-19 тяжелой степени тяжести (n=10). В контрольную группу вошли 10 женщин, не болевших COVID-19 и не имевших нарушений менструального цикла. Тяжесть COVID-19 оценивалась по классификации, представленной в клинических рекомендациях Минздрава России по профилактике, диагностике и лечению COVID-19 [16].
Критерии включения: возраст женщин от 21 до 35 лет; перенесенная SARS-CoV-2-инфекция; нерегулярный менструальный цикл в течение 3–6 мес. после перенесенного заболевания; регулярный овуляторный менструальный цикл до перенесенного COVID-19 в анамнезе; отсутствие гормональных нарушений; отсутствие экстрагенитальной патологии до заболевания COVID-19; наличие подписанного информированного согласия. Критерии невключения: нарушения менструальной функции до заболевания COVID-19, наличие хронической соматической патологии в анамнезе.
Комплексное обследование всех пациенток включало оценку уровня гормонов в крови, ультразвуковое и допплерометрическое исследование органов малого таза с оценкой гемодинамики эндометрия и яичников, определение показателей системы гемостаза.
У пациенток из контрольной группы отбор образцов крови для определения уровней гормонов проводили с 3-х по 7-е сутки менструального цикла, у пациенток из основной группы отбор образцов крови проводили без учета фазы менструального цикла, так как менструальный цикл был нарушен от задержки до аменореи.
Исследования проводили на ультразвуковом допплерометрическом аппарате Toshiba Aplio с использованием многочастотного (3,5–5 МГц) трансабдоминального датчика. Ультразвуковое исследование проводилось в горизонтальном положении. Определялись гемодинамические показатели в спиральных и базальных сосудах эндометрия, а также в яичниковой артерии с обеих сторон. Гемодинамика оценивалась по уровню систолического кровотока (Vmax), диастолического кровотока (Vmin), систоло-диастолическому соотношению (S/D), а также по показателям периферического кровообращения: индексу резистентности (RI) и пульсационному индексу (PI).
Статистический анализ результатов исследования проведен с помощью пакета прикладных программ Statistica. Для оценки различий между двумя независимыми выборками применяли параметрические методы при нормальном распределении показателей и непараметрические методы (критерий Манна — Уитни) при распределении, отличном от нормального. Достоверными считались различия при р<0,05.
Результаты и обсуждение
Средний возраст пациенток в обеих группах составил 28,5±1,28 года. Женщины не имели вредных привычек, которые оказывали бы негативное влияние на функцию яичников. В контрольной группе у 7 (70%) женщин были в анамнезе роды, в основной группе — у 8 (40%).
Все пациентки из основной группы отмечали нарушения менструального цикла после перенесенного COVID-19: цикл был нерегулярным, с тенденцией к задержкам очередной менструации от нескольких дней до нескольких недель. Продолжительность менструального цикла в контрольной группе составила 28,3±1,21 дня, а в основной — 53,1±0,84 дня, т. е. в 1,9 раза больше (p<0,05). Отмечена тенденция к большей продолжительности менструального цикла у пациенток с тяжелым течением COVID-19. Если после COVID-19 легкой степени тяжести длительность менструального цикла достигала 43,4±0,51 дня, то после COVID-19 тяжелой степени — 57,3±1,25 дня.
У пациенток контрольной группы число овуляторных циклов достигало 100%. У пациенток, перенесших COVID-19 легкой степени тяжести, доля ановуляторных циклов составила 25,8%, а у пациенток, перенесших COVID-19 тяжелой степени, — 77,8%. Менструальные выделения имели патологические признаки — прослеживалась склонность к олигоменорее, в 92% случаев отмечались мажущие кровянистые выделения.
Секреция фолликулостимулирующего гормона (ФСГ), как известно, активно возрастает в начале фолликулярной фазы менструального цикла, так что значения базальной секреции гормона в несколько раз превышают таковую в лютеиновой фазе цикла. ФСГ стимулирует пролиферацию клеток гранулезы и способствует трансформации окружающей фолликул стромальной ткани в слой тека-клеток, регулируя, таким образом, дифференцировку и организацию стероидопродуцирующих тканей фолликула. Адекватное развитие фолликула и реализация его стероидогенной активности являются необходимыми предпосылками для реализации овуляции [15, 17, 18]. В контрольной группе концентрация ФСГ на уровне возрастающего эстрадиола составила 5 [4,9; 5,2] МЕ/л. Уровень ФСГ у пациенток основной группы был выше на фоне снижения эстрадиола.
При нормальном овуляторном цикле частота и амплитуда импульсов лютеинизирующего гормона (ЛГ) изменяются в соответствии с фазой менструального цикла. В сроки, близкие к овуляции, регистрируются пиковые значения ЛГ и ФСГ — синхронизированные во времени, но с разной степенью увеличения концентрации [19, 20]. В основной группе показатель ЛГ имел стабильный уровень, который не менялся в зависимости от фазы менструального цикла, не зависел от степени тяжести перенесенного COVID-19. В контрольной группе уровень ЛГ был 6,75 [6,6; 6,9] МЕ/л.
В результате сравнения уровней гормонов между подгруппами основной группы отмечена большая тяжесть нарушений у пациенток из подгруппы тяжелого течения перенесенного COVID-19, однако достоверных отличий в уровне ЛГ не было выявлено. Сравнение показателей гормонального фона у пациенток представлено в таблице 1.
![Таблица 1. Уровни гормонов у пациенток из основной и контрольной групп (Ме [Q1; Q3]) Table 1. Hormone levels in the study and control groups (Ме [Q1; Q3]) Таблица 1. Уровни гормонов у пациенток из основной и контрольной групп (Ме [Q1; Q3]) Table 1. Hormone levels in the study and control groups (Ме [Q1; Q3])](../../sites/default/files/112-1.png)
Проводился динамический мониторинг функции яичников: отмечено отсутствие прямой зависимости уровня антимюллерова гормона от степени тяжести COVID-19, однако отсутствие динамических изменений фолликулярного аппарата при ультразвуковом мониторинге, низкий уровень прогестерона в предполагаемую вторую фазу цикла свидетельствовали о формировании ановуляторного цикла. В основной группе пациенток с тяжелым течением COVID-19 максимальный размер доминирующего фолликула в яичнике был 14,00±0,38 мм, в группе с легким течением заболевания — 16,0±0,16 мм. У пациенток из контрольной группы доминирующий фолликул достигал 21,8±0,34 мм, что в 1,3 раза больше, чем у пациенток основной группы с легким течением, и в 1,5 раза больше, чем у пациенток с тяжелым течением COVID-19 (p<0,05).
Как было отмечено выше, одним из осложнений COVID-19 является развитие коагулопатии с возникновением тромбозов в крупных и мелких сосудах (не только в легких, но и в сердце, головном мозге, почках, печени) и риском развития ДВС-синдрома. Тромбозы на различных уровнях, в том числе в микроциркуляторном русле, приводят к поражению многих органов и развитию полиорганной недостаточности [16, 21–25]. У пациенток в контрольной группе отклонений от нормы не прослеживалось, тогда как в основной группе у всех пациенток выявлена коагулопатия, тяжесть которой зависела от тяжести заболевания.
Сравнительный анализ показателей гемостаза в основной группе (подгруппа с тяжелым течением против подгруппы с легким течением перенесенного COVID-19) на момент исследования показал, что у пациенток с тяжелым течением COVID-19 были статистически значимо (p<0,05) выше, чем у пациенток с легким течением COVID-19, следующие показатели: уровень D-димера (2,30±0,16 мкг/мл против 1,30±0,16 мкг/л соответственно), уровень продуктов деградации фибриногена (7,30±0,16 мкг/л против 6,20±0,34 мкг/л соответственно), протромбиновое время (14,7±0,72 с против 13,6±0,32 с соответственно). Увеличение уровня D-димера, фибриногена, протромбинового времени указывало на тяжелое течение перенесенного COVID-19 и подтверждало высокую вероятность развития системных тромбозов, а также нарушения кровообращения в органах малого таза женщин.
По данным допплерометрии базальных и спиральных артерий эндометрия были выявлены нарушения гемодинамики у пациенток из основной группы (рис. 1).
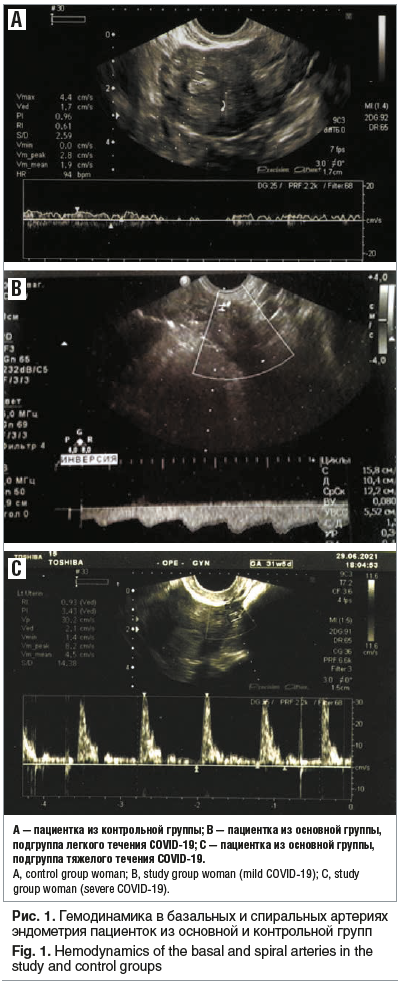
Анализ состояния кровотока в эндометрии показал, что у пациенток из основной группы гемодинамические показатели были достоверно выше, чем в контрольной группе, причем в основной группе данные показатели изменялись в зависимости от степени тяжести перенесенного COVID-19. Обращает на себя внимание скорость систолического кровотока, которая достоверно снижалась в зависимости от тяжести течения заболевания, а показатели периферического кровотока были достоверно выше (табл. 2).
![Таблица 2. Показатели гемодинамики базальных и спиральных артерий у пациенток основной и контрольной групп (Ме [Q1; Q3]) Table 2. Hemodynamics of the basal and spiral arteries in the study and control groups (Ме [Q1; Q3]) Таблица 2. Показатели гемодинамики базальных и спиральных артерий у пациенток основной и контрольной групп (Ме [Q1; Q3]) Table 2. Hemodynamics of the basal and spiral arteries in the study and control groups (Ме [Q1; Q3])](../../sites/default/files/112-4.png)
При динамическом ультразвуковом мониторинге толщина эндометрия у пациенток из контрольной группы была 10,64 [10,4; 11,1] мм. У пациенток из основной группы отмечено уменьшение толщины эндометрия до 3,20 [3,12; 3,45] мм в подгруппе тяжелого течения COVID-19 и до 6,31 [6,12; 6,87] мм в подгруппе легкого течения COVID-19 (p<0,05).
Проведено исследование гемодинамики в яичниковых артериях как в контрольной группе, так и в основной группе с перенесенным COVID-19 (рис. 2).
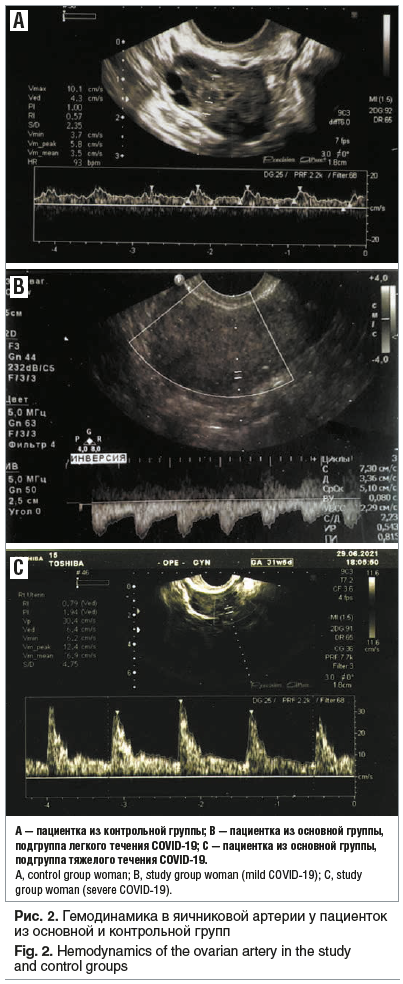
Как видно из таблицы 3, скорость систолического кровотока в яичниковой артерии также достоверно снижалась при более тяжелом течении перенесенного COVID-19, при этом диастолический кровоток имел тенденцию к повышению. Показатели периферического кровотока у пациенток, перенесших COVID-19 в тяжелой форме, возрастали.
![Таблица 3. Показатели гемодинамики в яичниковой артерии у пациенток основной и контрольной групп (Ме [Q1; Q3]) Table 3. Hemodynamics of the ovarian artery in the study and control groups (Ме [Q1; Q3]) Таблица 3. Показатели гемодинамики в яичниковой артерии у пациенток основной и контрольной групп (Ме [Q1; Q3]) Table 3. Hemodynamics of the ovarian artery in the study and control groups (Ме [Q1; Q3])](../../sites/default/files/112-5.png)
Все гемодинамические показатели в яичниковой артерии у пациенток основной группы достоверно отличались от показателей в контрольной группе, прослеживалась зависимость от степени тяжести перенесенного заболевания.
Заключение
При анализе параметров гормонального фона, состояния гемостаза, показателей гемодинамики в органах малого таза женщин в репродуктивном периоде, перенесших COVID-19, выявлены нарушения менструального цикла. Многофакторное влияние коронавирусной инфекции на органы репродуктивной системы диктует необходимость проведения углубленного исследования для более детального понимания влияния инфекции SARS-CoV-2 на менструальную функцию женщин. Своевременная диагностика патологических состояний репродуктивного здоровья женщин после перенесенного COVID-19 позволит определить новые профилактические и терапевтические стратегии для восстановления репродуктивного здоровья женщин.
Сведения об авторе:
Мальцева Алла Николаевна — ассистент кафедры акушерства и гинекологии института непрерывного образования ФГБОУ ВО КГМУ Минздрава России; 305041, Россия, г. Курск, ул. К. Маркса, д. 3; ORCID iD 0000-0001-8697-3732.
Контактная информация: Мальцева Алла Николаевна, e-mail: egip5@mail.ru.
About the author:
Anna N. Mal’tseva — assistant of the Department of Obstetrics and Gynecology, Institute of Continuous Education, Kursk State Medical University; 3, K. Marks str., Kursk, 305041, Russian Federation; ORCID iD 0000-0001-8697-3732.
Contact information: Anna N. Mal’tseva, e-mail: egip5@mail.ru
Оригинальная статья опубликована на сайте РМЖ (Русский медицинский журнал): https://www.rmj.ru/articles/ginekologiya/Vliyanie_COVID-19_na_menstrualynuyu_funkciyu_ghenschin_v_reproduktivnom_periode/#ixzz7Y99JZLHb




